対象疾患
■脳腫瘍
- 脳内の腫瘍(覚醒下手術)
- 下垂体腺腫
- 髄膜腫
- 神経症腫
- 頭蓋底腫瘍
■機能的脳障害
- てんかん
- パーキンソン病
- 本態性振戦
■脳血管障害
- 動脈瘤
- 脳動静脈奇形
- もやもや病
■脳血管内治療
- 脳動脈瘤コイル塞栓術
■脊椎・脊髄疾患
- 脊髄・脊椎
■外傷性脳障害
- 頭部外傷
■小児神経疾患
- 水頭症および硬膜下液貯留
- 二分脊椎(脊髄髄膜瘤,脊髄脂肪腫,先天性皮膚洞,等)
- 頭蓋骨縫合早期癒合症
- 脳腫瘍
脳腫瘍
頭の中に発生したできものを総じて脳腫瘍と呼びます。良性でゆっくり大きくなるためしばらく様子をみていても大丈夫なものから、悪性で大きくなる速度が早いためすぐに治療を必要とするものまでいろいろあります。症状として、頭痛や吐き気、だんだんと手足の動かしにくくなったり、言葉がしゃべりにくくなったりします。また、突然意識がなくなって手足が大きく動く、逆に動きが突然止まるなど、てんかんの症状(詳細はてんかんの項を参照してください)でみつかることもあります。
脳内の腫瘍(覚醒下手術)
脳内の腫瘍にはさまざまなものがありますが、代表的な疾患としてグリオーマ(神経膠腫)が挙げられます。グリオーマの治療の中心は、手術による脳腫瘍摘出と術後に行われる化学及び放射線療法です。特に悪性グリオーマにおける手術治療は、全摘出を目指して最大限摘出することが求められます。その一方でグリオーマは浸潤性格を有する腫瘍であり、後遺症が少なくなるよう安全に摘出しなければなりません。言語や運動機能に関わる部位の腫瘍については、機能的MRIやトラクトグラフィーなどを行い術前に脳機能診断を行い、覚醒下手術及びナビゲーションを導入することで脳の重要な神経機能を温存した手術が可能となっています。
下垂体腺腫
脳の中でホルモンを作っている下垂体という組織にできる腫瘍で,多くは良性です。偶然みつかるものや、症状が出てからみつかるものもあります。症状としては、ものが見にくくなったり、顔や手足が大きくなったりします。特に女性では乳汁が出たり、生理が止まったりすることがあります。症状がある場合は治療が必要で、鼻の穴から腫瘍へ到達する経鼻手術が一般的です。他には過剰なホルモンを下げる内服薬や注射薬もあり、場合によっては放射線照射を考えることもあります。
髄膜腫
脳を包んでいる膜から発生する腫瘍で、基本的に良性です。症状は腫瘍ができる場所により様々で、頭痛や手足の動きにくさ、言葉の出にくさなどが起こります。脳を圧迫するように増大しますが、ゆっくり大きくなるため、治療をする時期についてはよく相談する必要があります。一般的に症状が出ているもの、症状がなくても3センチ以上のもの、3センチ以下でも物を見る神経の近くにできているものは、治療をしたほうが良いと言われています。治療としては手術が主になりますが、腫瘍の発生部位によっては放射線照射を考えることもあります。
神経症腫
神経を包んでいる組織から発生する良性の腫瘍です。いろいろな神経から発生しますが、頭の中では体のバランスをとる神経から発生することがほとんどです。音を聞く神経と接しているため、会話の聞き取りにくさや耳なりで発症することが多く、他にはめまいやふらつきを自覚することもあります。ゆっくり大きくなるものが多数ですので、症状の程度、腫瘍の大きさなどを考えて治療方針を決めます。方針としては、しばらく様子をみる、手術を受ける、放射線照射を検討するという3つの選択肢があります。どれを選択するかについては、外来でよく相談して決めましょう。
頭蓋底腫瘍
脳の深いところにできる脳腫瘍のことで、良性のことが多いです。しばらく様子をみるか、治療をしたほうが良いかについては、腫瘍の大きさ、年齢や症状などを考えて決めます。治療には手術と放射線照射があります。できもの自体が頭の中の深いところにあるので、手術は難しいですが、技術の進歩により比較的安全に行えるようになってきました。当科ではこの頭蓋底手術を得意としています。もう一つの放射線照射は、一回で終了するものと、多数回に分けて照射するものがあります。治療の方針については、医師によっても意見が異なる場合もあるので、担当医とよく相談するのが良いでしょう。
機能的脳障害
てんかん
てんかんとは、大脳の神経細胞の過剰な活動によって反復性の発作(てんかん発作)を起こす病気です。さまざまな原因により起こる慢性の脳の病気で脳のどの範囲で電気発射が起こるかにより様々な「発作症状」を示します。
内服治療
てんかんの治療としては抗てんかん薬の内服が主であり、約7割のてんかん患者さんは薬物によって発作が抑制されます。ただし、てんかんの分類、発作型によって効果のある抗てんかん薬は異なるので、適した薬剤を適量内服する必要があります。
てんかんの外科手術
当科は薬剤では治療が困難な薬剤難治性てんかんの外科治療を行っています。外科的治療は側頭葉てんかんでは80パーセントの患者さんで発作を消失させることができ、自家用車運転や就職への制限を減らすことができます。また、側頭葉外のてんかんに対しても、頭蓋内電極を用いて焦点を同定し、切除することができます。
当科には5名のてんかん専門医がおり、年間50-60件のビデオ脳波モニタリングを行い、詳細な症状を知ることで患者さんに最適の治療を提案いたします。また、小児科、神経内科、リハビリテーション科、神経科学教室と複数科の連携を持ち、包括的なてんかん治療を行っております。抗てんかん薬を服用しても発作が止まらない、てんかんで将来に不安がある、てんかん手術についての説明を受けたい患者さんは毎週水曜もしくは金曜日午前の外来を受診してください。
外科的治療は側頭葉てんかんでは80パーセントの患者さんで発作を消失させることができ、自家用車運転や就職への制限を減らすことができます。てんかんの専門的知識を持つ小児科、神経内科、精神科と連携を持ち、包括的なてんかん治療を行っております。抗てんかん薬を服用しても発作が止まらない、てんかんで将来に不安がある、てんかん手術についての説明を受けたい、患者さんは毎週水曜午前の外来を受診してください。
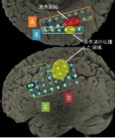

パーキンソン病
パーキンソン病とは、脳内の運動回路の異常によって、手のふるえ、動きにくさ、体の固さなどが出現し、小刻み歩行によって転びやすくなり、日常生活動作に大きな支障を来たす病気です。神経伝達物質の一つであるドーパミンが減少する事で起こると考えられており、内服薬による治療と外科手術による治療があります。
薬物治療
薬物治療としては、不足したドーパミンを補うほか、ドーパミンの働きを補助する複数の薬剤が使用されます。どのクスリを選ぶのか、どのくらいの量のクスリを服用するのか、については、それぞれの患者さんの症状、年齢などを考慮して判断する必要があります。
パーキンソン病に対する定位脳手術
薬剤による治療で効果がない場合や、副作用で薬剤治療が困難な場合に外科治療が選択されます。定位脳手術は、脳の中の特定の構造物をターゲットとして、そこへ正確に電極を埋め込み、電気信号を送り込んで脳回路の異常な活動を抑制し、症状を改善させます。当科では、最大限患者さんの利益に資するよう、一人一人に合わせた最適な治療を提案します。
本態性振戦
手が震えて字がうまく書けない、コップをうまく持てない、といった本態性振戦に対して経頭蓋MRガイド下集束超音波治療(MRgFUS)超音波の臨床治験を始めました。開頭手術をせずにヘルメット型装置を使い治療することができます。
詳しくは、脳機能センター(http://web.sapmed.ac.jp/nsurg/medical_service/braincenter.php)までお問い合わせください。
脳血管障害
脳血管障害には脳梗塞、脳出血、脳動脈瘤、脳動静脈奇形、内頸動脈狭窄・閉塞、硬膜動静脈瘻、もやもや病などの病気があります。
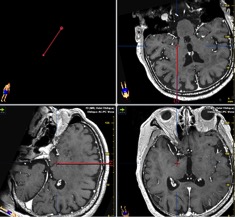
動脈瘤
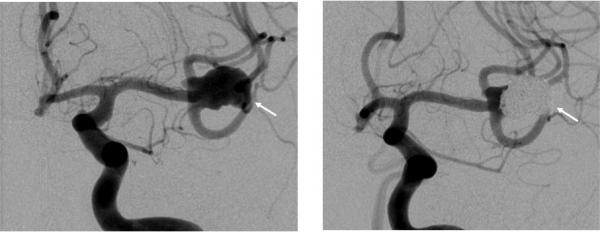
動脈瘤は、破裂するとくも膜下出血になります。破裂した場合には、直ちに治療を行う場合が多いのですが、破裂しなくても予防的に治療を行うことがあります。動脈瘤を処置する方法には、クリッピング術とコイル塞栓術があります。クリッピング術は、手術により開頭して、脳動脈瘤のできた血管を確認し、脳動脈瘤頚部を小さな金属製のクリップで閉鎖して、血液が脳動脈瘤に流れ込むことを防ぎます。近年は、モニタリングやICG蛍光造影などを使って、治療が安全に遂行できるように最善を尽くしております。また、治療が困難な動脈瘤においても、血行再建術を併用することにより治療が可能になる場合があります。
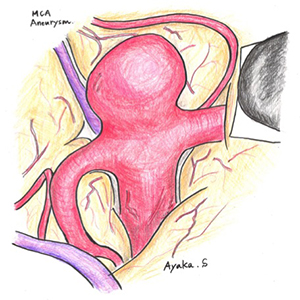
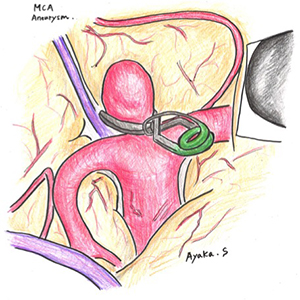
脳動静脈奇形
脳動静脈奇形の治療は、手術が主体となります。ガンマナイフを用いた定位的放射線治療も増えています。現在では、複雑な脳動静脈奇形に対しては、血管内手術による塞栓術を併用することで、より安全な手術を行うことができるようになりました。また、ハイブリット手術室の導入により、血管造影を行いながら手術することで、より確実な手術を行っています。てんかんを併発した脳動静脈奇形の治療も積極的に行っております。
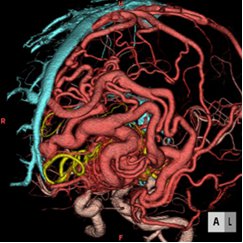
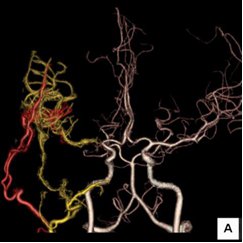
もやもや病
もやもや病は、外科的治療によりバイパス手術を行います。 バイパス手術の方法には、直接血行再建術と間接血行再建術があります。 直接吻合術とは、頭皮の動脈を脳表の血管に直接つなぎ合わせる方法です。具体的には、耳の前を走行している浅側頭動脈を中大脳動脈につなぎます。一方、間接血行再建術とは、頭皮の動脈その物や筋肉などの血流が豊富な組織を脳の表面にかぶせることにより、後の血管新生を期待するものです。これにより虚血発作や脳梗塞の予防に繋がります。また、近年ではバイパス術による脳出血の予防効果も示されてきております。
脳血管内治療
鼠徑部や上腕部より超極細の柔軟なカテーテルを頭蓋内血管や頚動脈まで挿入し、レントゲン透視下に血管内部から治療する新しい分野です。従来の開頭法による手術では治療困難であった疾患が、この新しい方法によって治療可能となります。開頭手術と比べると患者への負担が少なく、全身状態の悪い患者さんや高齢者も治療対象となります。治療時間も開頭手術と比較して短時間であり、入院期間の短縮、早期社会復帰が可能です。
主な対象疾患:脳動脈瘤、脳梗塞、頚部頚動脈狭窄症、硬膜動静脈瘻、頭蓋内動脈狭窄症、脳脊髄動静脈奇形、良性脳腫瘍(髄膜腫)など。
当科の特色:当施設は日本脳神経血管内治療学会(http://jsnet.website)認定の専門医研修施設であり、指導医1名、専門医2名体制で高度な治療を行っています。年間約100例の症例数で全身合併症を有する患者さんへの治療や珍しい疾患への治療が多いのが特長です。
また大学病院の役割として教育にも力を入れています。専門医研修施設として過去多数の脳血管内治療専門医を養成し、関連病院、道内の各地域病院へ専門医を派遣しています。
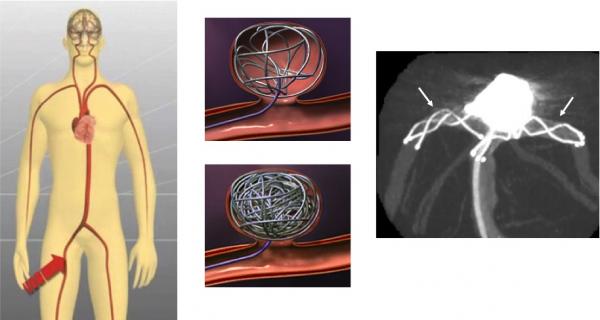
脳動脈瘤コイル塞栓術
「切らない脳動脈瘤治療」です。頭をあけることなく脳動脈瘤の治療が出来るため、患者さんの体にやさしい治療といえます。プラチナを素材としたコイルという金属の糸のようなものを瘤の中へ挿入し充填させ破裂を予防します。形状によっては困難なことがあり、バルーン、ステントなどを駆使することでその対象を広げてきています。2002年にコイル塞栓術の方が開頭クリッピング術よりも治療成績が良いと海外から衝撃的報告がなされ、現在世界では全体の50%〜70%の患者さんにこの治療がされています。日本ではまだクリッピング術が多く行われていますが、徐々にこのコイル塞栓術の普及が広がっています。当科でもコイルなど器材を24時間体制で常備し、高度な血管内治療がいつでも可能な状態です。
脊椎・脊髄疾患
脊髄・脊椎
当科では、椎間板ヘルニア、腰部脊柱管狭窄症などはもちろんのこと、脊髄腫瘍、脊髄動静脈奇形、脊髄硬膜動静脈瘻、脊髄空洞症、癒着性くも膜炎などの非常に稀な病気まで治療しています。当科で行っている脊髄脊髄疾患の診療について簡単にご紹介します。
1)頸椎または腰椎の手術
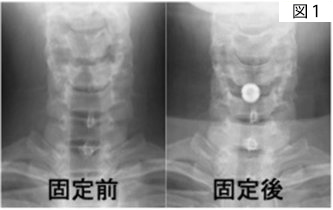
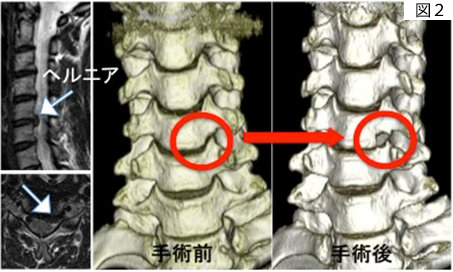
頚椎の病気に対する手術方法には、前方から治療する場合と後方から治療する場合があります。当科は前方から治療する方法を得意としています。特に椎間板ヘルニアに対しては、金属を使用して固定する通常の手術方法(前方固定術、図1)の他に、椎体に約8mmx5mm程度の小さい穴を作り、そこからヘルニアを摘出する方法(図2)も行っています。後方から治療する椎弓形成術では、人工物を使用しないで脊柱管を拡大する方法で行っています。
また、腰椎の手術でも顕微鏡を使用して手術を行うので、1箇所の病変の手術では約3cmの傷で十分可能です。
2)脳脊髄液減少症 の治療
脳脊髄液減少症は、近年非常に注目されている疾患です。当科は、脳脊髄液減少症の診断・治療法の確立に関する研究班に所属しており、最新の知識を基に診療を行っています。
3)その他
関連科との連携をとりながら、患者様に最良な治療を総合的に行っています。従って、心臓が悪い方や腎臓が悪くて透析を受けている方など、リスクが高い患者様でも治療が可能なケースもあります。
外傷性脳障害
頭部外傷
札幌医科大学高度救命救急センター(http://web.sapmed.ac.jp/tccm/index.html)では専従の脳神経外科救急医(救急専門医指導医、脳神経外科専門医、脳卒中学会専門医、脳神経血管内治療専門医)が24時間常駐し、重症多発外傷や重症頭部外傷治療を中心に急性期加療を行っております。2015年4月から2017年3月までの2年間は日本脳神経外傷学会が主導する前向き観察研究:重症頭部外傷データバンクのプロジェクト2015(全国32施設)に参加しています。当該期間中に重症頭部外傷(搬入時意識が混迷または昏睡、もしくは緊急開頭手術)の診断で治療を受けた患者さんは37例でした。超急性期より救急専門医、集中治療専門医と協力し、高度な専門的医療を提供しています。軽症または中等症頭部外傷後の患者さんのなかには高次脳機能障害(脳損傷に関連した短期記憶障害や注意力障害、性格変化、抑うつ状態など)を呈する場合があります。リハビリテーション科と協力し患者さんの社会復帰を多面的に支援すべく、継続的な診療を行っています。
また当施設では重症くも膜下出血を中心とした重症脳卒中の診療を積極的に行っています。2010年1月から2016年10月までに血管内治療(コイル塞栓術)を64例に施行しました (心停止後蘇生後昏睡 21例を含む)。対象患者さんが重篤(Hunt and Kosnik grade 4 または5)かつ血腫量の多い症例が約80%を占めていましたが、心停止後を除いた群での社会復帰率は23%と遜色のない成績を残すことができました。脳蘇生と脳循環維持を優先した神経集中治療の一環として持続脳波モニタリングと血管内クーリングデバイスを用いた積極的体温管理法を導入しています。
高度救命救急センターは、その使命である最重症患者さんへの救命救急医療を通じて、医学の発展と社会への還元を常に目指しています。また倫理的配慮から救急医学講座内の多職種によるワーキンググループを適宜開催し、患者さん本人の尊厳と患者家族の希望を尊重した全方位的なケアを心がけています。

小児神経疾患
胎児期~小児期に生じる、脳・脊髄の疾患(水頭症、二分脊椎、頭蓋骨縫合早期癒合症、キアリ奇形、脊髄空洞、くも膜囊胞などの先天疾患をはじめ、小児の脳腫瘍、血管障害、外傷)を担当しています。成人の脳神経外科とは疾患の種類・治療法が異なるため、専門スタッフが対応します。
小児のポイントは、発育・発達・自然矯正力を考慮しながら適切な時期に必要最小限の手術で治療することです。疾患によっては、長期にわたるフォローアップ、成長に合わせたサポートも必要です。各科小児専門医との連携も大切であり、特に北海道立子ども総合医療・療育センター(http://www.pref.hokkaido.lg.jp/hf/hkr/examine_03_11.htm)とは密に連携しています。同センターの吉藤医師は、当大学脳神経外科助教を兼任しており、毎週火曜日に小児専門外来を担当しています.
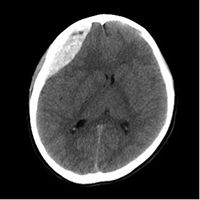
水頭症および硬膜下液貯留
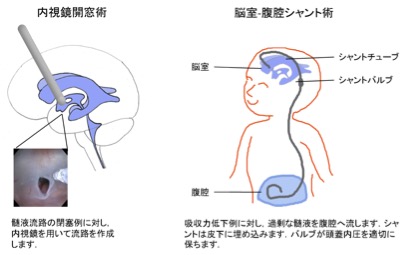
頭の中で髄液が過剰になったり、血液が溜まる病気です。頭が大きい、おでこが出ている、発達が進まないなどの症状ではじまります。早期発見し、発達障害を回避することが重要です。治療法は水頭症の種類によって決まり、内視鏡開窓術またはシャント術を行います。
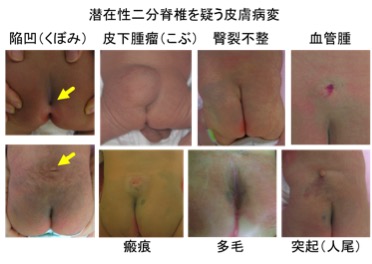
二分脊椎(脊髄髄膜瘤,脊髄脂肪腫,先天性皮膚洞,等)
脊髄・脊椎の先天奇形で、下肢運動感覚障害や排尿・排便障害を起こします。出生時にすぐ診断されるタイプから、外見上診断が難しい場合(潜在性二分脊椎)もあります。背中~臀部に図のような皮膚病変がある場合、注意が必要です。症状および神経のトラブル程度を専門的に評価し、治療の必要性を判断します。
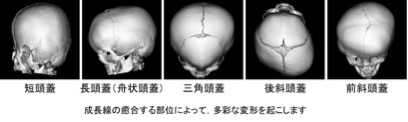
頭蓋骨縫合早期癒合症
頭蓋骨が正しく成長しない病気で、脳が発育できないなど様々な障害を呈します。頭の形が通常と異なっている、発達が進まない、眼球が出っ張っている、視力低下、けいれんなどがみられます。
脳腫瘍
元気がなく不機嫌、食欲低下、嘔吐などから始まることが多く、一見胃腸炎や風邪に似ていますので注意が必要です。なかなか改善しない場合や、発達の退行(一旦できるようになったことができなくなる)があれば検査が必要です。
― このほか多くの疾患があります お子さんについて気になることがあればご相談ください ―
Copyright© Department of Neurosurgery, Sapporo Medical University All Rights Reserved.

