札幌医科大学呼吸器外科
対象疾患 ロボット支援手術の詳細はこちら
原発性肺癌 |
|---|
| 肺は右肺が三葉、左が二葉に分かれており、がんに対する手術では肺がんの存在する肺葉と、 胸腔内のリンパ節を切除するのが標準的な手術方法です。肺がんの患者さんは高齢の方が多 いので手術後の体に対するダメージのより少ない低侵襲手術が理想的であり、札幌医大で は低侵襲手術に積極的に取り組んでいます。リンパ節廓清も、省略せず開胸と比較して 同等以上の廓清を行っています。2020年は原発性肺癌に対する肺切除手術のうち93.5% が完全鏡視下手術ないしはロボット支援手術(カメラを見ながら行う手術)で行われました。ま た、切除する肺の量を減らす縮小手術(区域切除、楔状切除)も行っており、肺がんの進行度 に応じて様々な術式を使いこなしています。はロボット支援手術でも区域切除が行われていま す。近年の科学技術の進歩により、以前では小さい傷では手術を行うことが難しかった、進行し た肺がんの患者さんに対しても、小さな傷で手術が行うことが可能となっております。 |
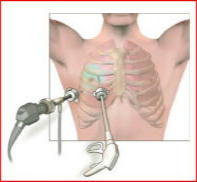 |
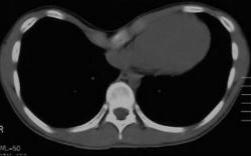
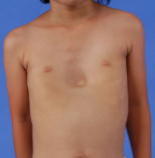
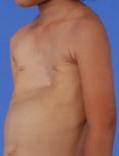
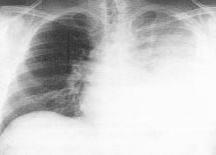
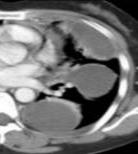
低侵襲手術:約10mmの2つの切開孔と約30mmの皮膚切開で肺の切除を行います。.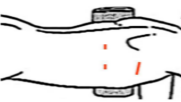 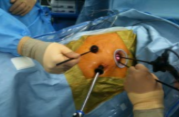 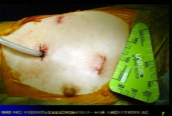 皮膚の切り方 術中写真 創を閉じた後の写真 症状:咳、血痰、発熱、胸や背中の痛みなどから発見されることもありますが、無症状で、検診などを契機に胸部レントゲンあるいはCT検査、PET検査などで発見される患者さんが増えています。 診断: 画像診断で肺癌が疑われた場合、痰の細胞診検査、気管支内視鏡検査などにより病理学的(顕微鏡レベルでの)確定診断を試みます。これらの検査でも診断がつかない、小さな病変については手術中に組織検査を行い(迅速診断)、手術適応があれば傷を閉じることなくそのまま根治手術を行います(一度の手術で診断と手術治療が終了します)。 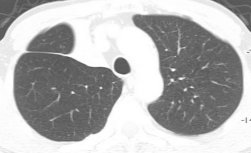 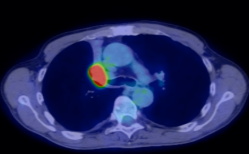 CT: 右上葉が無気肺となっている PET-CT: 右上葉起始部に取り込みあり 治療: 呼吸器内科、放射線科、病理との合同カンファレンスを毎週行っており、手術適応を決定します。小型腫瘍に対しては胸腔鏡手術と縮小手術を組み合わせ、体への負担を軽減しつつ根治的手術を行います。肺の縁に存在し、腫瘍径20mm以下の進行度(ステージ)IA(T1a)-早期肺癌に対しては、積極的に完全鏡視下(カメラを見ながら行う手術)区域切除を2009年以降約1例に施行しております。一方、進行した腫瘍では主に標準的な肺葉切除とリンパ節廓清を施行しますが、抗がん剤や放射線を手術に併用させることもあります。 術後経過: 一般的には手術の翌日には食事・歩行が可能になります。退院までの平均的な期間は部分切除では術後3日程度、区域切除・肺葉切除では術後7-10日程度です。 ロボットを使用した呼吸器外科手術 ロボット支援手術では内視鏡とロボットのアームを患者の体内に挿入し、3Dカメラによる3次元画像を見ながら、医師が自由自在に動くロボットアームを操作して手術を行います。従来の内視鏡手術に比べロボット支援手術は、アームと鉗子が自由に動くため、より人の手に近い精細な治療を行えるのが利点となります。先端の器具を自在に動かせるため、細い血管や神経の剥離、気管支などを縫う場合でも、非常に正確な作業ができるため、患者さんの生活の質をなるべく損なわないような治療が可能となり、質の高い医療が提供可能となります。札幌医大付属病院でも前立腺、大腸癌の手術ではすでに使用されており、呼吸器外科でも2018年4月9日に開始されました。   ロボット手術の様子 当施設でのロボット支援手術の詳細はこちら |
転移性肺癌 |
|---|
感染性疾患 |
|---|
呼吸器外科の感染症で多くは、膿胸という病気になります。これは胸膜で包まれた胸腔に細菌がはびこり、膿がたまる病気です。多くは胸腔鏡による手術の良い適応となります。 |
|||||
  |
|||||
|